生化学・免疫検査室では、採取した血液・尿・体腔液などの検体を、最新の自動分析装置を使用して測定しています。
①採血した検体を検査室まで搬送します。
②検査室に到着した検体を、遠心分離機を用いて5~10分間遠心します。
遠心後の検体は、写真のように血餅と血清に分離されます。
検査には、この血清部分を使用します。

③遠心後の検体を自動搬送システムに載せます。
④各分析装置で測定が開始されます。



生化学検査は15~20分、免疫検査は40~45分程です。
測定結果によっては再検査が必要になることもあり、その場合は上記よりも時間が長くなります。そのため、採血から検査結果が出るまでは、およそ1時間程度が目安となります。
血清中の蛋白・糖・脂質・酵素・無機質などの成分を分析することで、からだに異常がないかどうかを調べます。異常がある場合、これらの成分は基準範囲を超えて増加したり減少したりします。また、検査項目によってどの部位の臓器に異常が起きているかということも推測することができます。そのため、病気の診断や治療の経過をみる上でとても大切な検査となります。
生化学検査で測定している主な項目
| 肝臓 | AST(GOT) ALT(GPT) γ-GT |
|---|---|
| 腎臓 | 尿素窒素(BUN) クレアチニン(CRE) |
| 膵臓 | アミラーゼ(AMY) P-AMY |
| 心臓 | CK CK-MB |
| 糖尿病 | グルコース(GLU) HbA1c |
| 栄養状態 | 総蛋白(TP) アルブミン(ALB) |
| 動脈硬化 | 総コレステロール(T-CHO) HDLコレステロール(HDL-CHO)LDLコレステロール(LDL-CHO) 中性脂肪(TG) |
| 炎症反応 | CRP(C反応性蛋白) |
HbA1cとは、血液中の赤血球の中にあるヘモグロビンという蛋白とブドウ糖が結合した物質です。
血糖と異なり食事や運動の影響を受けず、過去1~2ヶ月間の平均的な血糖の状態を反映する値として糖尿病の診断などに利用されています。

B型肝炎ウイルス、C型肝炎ウイルス、梅毒などの感染症における抗原や抗体の検出を行い、病気の診断に用います。また、血液中の抗原や抗体反応を用いることで、腫瘍マーカーやホルモンなどの成分を検査しています。
腫瘍マーカーはそれぞれ特徴があり、癌の発見や治療の効果をみることができます。例として、CEAは臓器特異性が低いため癌のスクリーニングとして用いられますが、PSAでは臓器特異性が高く前立腺癌のマーカーとして検査されます。
ホルモン検査では、血液中のホルモンの量を調べることで内分泌臓器の異常が無いかを調べます。
免疫検査で測定している主な項目
| 感染症検査 | 肝炎ウイルス(HBs抗原,HBs抗体,HCV抗体) HIV抗体 梅毒 |
|---|---|
| 腫瘍マーカー | AFP CEA CA19-9 CA15-3 PSA |
| ホルモン | FT3 FT4 TSH インスリン |
一般検査室では、「尿」「便」などの検査を行っています。その中でも、尿および便検査は日常診療において最も一般的に行われる検査で、患者の病気の診断や治療のために必要な身体の基礎的な情報を短時間で得ることができます。また、多くの場合患者に苦痛を与えることなく、繰り返し行うことができます。
これらの検査は、専門の知識と技術を持つ臨床検査技師が「迅速」かつ「正確」をモットーに実施しています。
さまざまな腎および尿路の疾患(腎疾患、糖尿病、尿路感染症、悪性腫瘍など)の診断のためになくてはならない基礎的な身体情報となります。いずれも最新の自動分析器を導入しています。

尿中に含まれる成分を調べます。検査項目はpH、糖、蛋白質、潜血、ケトン体、ビリルビン、ウロビリノゲン、比重、白血球、亜硝酸塩です。
尿中の赤血球・白血球の数や細菌の有無、その他円柱(腎疾患の際に尿中にみられることが多い腎臓由来の蛋白質の塊)や結晶成分、悪性を疑う細胞の有無などを顕微鏡で観察します。

| ①~③ | 正常範囲 | 通常、尿は淡黄~黄褐色を呈します。 |
|---|---|---|
| ④⑤ | ビリルビン尿 | 色調が黄染し、黄疸などでみられます。 |
| ⑥ | 膿尿 | 混濁しており、炎症により細菌や白血球が増加しています。 |
| ⑦~⑩ | 血尿 | 腎・尿路系や全身性の疾患による出血がみられます。 |
| 項目 | 基準値 | 説明 |
|---|---|---|
| pH | 4.5~7.5 | 生体内の酸性、アルカリ性の度合いを推測します。 尿路感染症や尿路結石の指標にもなります。 |
| 糖 | (-) | 血糖値が一定濃度を超えると腎臓から尿中にブドウ糖が漏れてきます。糖尿病の指標です。 |
| 蛋白質 | (-) | 腎臓の機能が正常であれば尿中に蛋白が出ても極僅かです。腎臓や尿路に障害があれば尿中に多量の蛋白が出ます。 |
| 潜血 | (-) | 目に見えない出血の検査です。腎・尿路系疾患を始め、様々な原因により血尿をきたす疾患のスクリーニング検査です。 |
| ケトン | (-) | 糖尿病や飢餓などブドウ糖をエネルギーとして使えない時、代償的に脂肪をエネルギー源として利用した際に肝臓で生成され、過剰分が尿中に排泄されます。 |
| ビリルビン | (-) | 血液中の直接ビリルビンは胆汁中に排泄されますが、高濃度の場合は尿中に排泄されます。肝・胆道疾患で陽性になります。 |
| ウロビリノゲン | Normal | 胆汁中のビリルビンが腸内細菌に還元されたものです。増加、欠如を知ることで肝胆道系障害、溶血性疾患が判明します。 |
| 比重 | 1.005-1.030 | 尿中に溶けている成分の量で決まります。腎臓での尿の濃縮力を知る指標の一つです。尿量も関係します。 |
| 白血球 | (-) | 腎臓、尿路、膀胱などの炎症性疾患(膀胱炎、前立腺炎など感染症や結石、薬物・重金属中毒など)で陽性になります。 |
| 亜硝酸塩 | (-) | 尿中に細菌が存在するかどうかを調べる検査です。大腸菌などの細菌が、尿中に存在する硝酸塩を還元して亜硝酸塩にする機能を利用したものです。 |
便に血液が混ざっていないかどうかを自動分析装置で調べて、消化管から出血がないかを確認する検査です。10分程度で測定でき、胃癌や大腸癌をはじめとした消化管悪性腫瘍や炎症性腸疾患のスクリーニング検査として有用です。

血液には体中に酸素・栄養を運び、細菌・ウイルスから守り体を元気にしてくれる細胞たち(赤血球・白血球・血小板)が駆け巡っています。
血液検査室では、これら細胞たちを調べる事により、貧血・白血病・出血傾向をあきらかにして血液疾患の診断に貢献しています。
血球数算定検査(血算)とは、各血球 (赤血球数・白血球数・血小板数) の数や大きさ、ヘモグロビン濃度などを血球自動分析装置で測定する検査です。貧血の診断や治療効果の判断に必要な基本的なデータとなります。
検査には全血を使用します。EDTA‐2Kという抗凝固剤の入った容器に採血し、よく混和しながら分析装置で検査します。


自動分析装置による機械法分類と、検査技師による目視法分類を行っています。
主に赤血球・白血球・血小板の形の変化や異常細胞の有無を観察しています。血算と併用することで、貧血や白血病などの各疾患の診断や経過観察に役立ちます。






※いずれも、正常な末梢血にみられる細胞です
血小板と共に出血を止める働きのタンパクを凝固因子と呼びます。止血後、凝固したままだと血管が詰まってしまうので、溶かす働きをしてくれるタンパクを線溶因子と呼びます。この凝固・線溶因子の働きを調べる検査を凝固検査と呼びます。
検査項目はPT・APTT・Fib・ATⅢ・FDP・DDです。出血傾向のある方、血栓傾向のある方、手術前、抗凝血薬(ワーファリンなど)服用の効果判定などで検査します。
クエン酸ナトリウムという抗凝固剤の入った容器に採血し、よく混和します。遠心分離後、凝固自動分析装置で測定します。


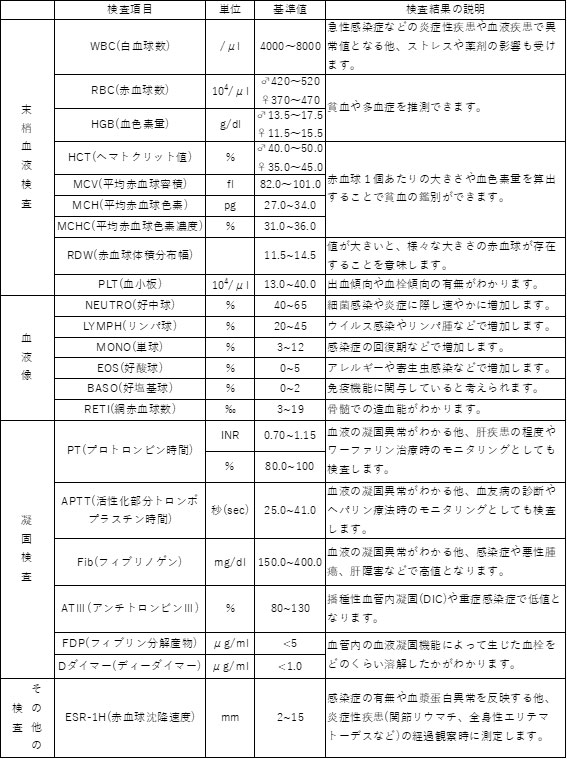
(注)この基準範囲は大阪労災病院で使用しているものです。他施設とは異なる場合があります。また、個人の生理的変動により左右される項目もありますので、健康な方でも基準範囲から外れることがあります。
細菌は肉眼で見ることはできません。
顕微鏡を使って拡大してようやく見ることができる小さな生物です。
体の中には多くの細菌(常在菌)がいます。これらの常在菌によって、私たちは病原性をもった細菌が外から侵入定着しないように守られています。
しかし発熱や腫れなどの症状は、外からの有害な細菌の侵入や、正常細菌叢のバランスが崩れる事によって引き起こされる事があります。
細菌検査室では、患者様から採取された色々な材料(尿、血液、たんなど)の中に病気を起こしている菌(原因菌)を見つけ、どの薬剤が原因菌に効くかを検査しています。
また遺伝子検査(PCR)やウイルス検査を積極的に取り入れ迅速に結果が報告できるようにしています。
院内感染防止対策として
新聞などで報道されるMRSAに代表される種々の薬剤耐性菌に注意を払い病院内の感染管理に役立つ情報をいち早く提供しています。また清潔な医療環境・器具の維持を目的に様々な検査を行っています。
細菌検査では症状により色々なものが検査材料になります。
例)
尿やたんなどの検査材料をスライドグラスに塗り、色々な方法で染色し、顕微鏡で観察します。検査材料中の細菌の有無や菌量がわかり、染色性と形態によってわかる情報を迅速に報告しています。
顕微鏡で見た細菌(x1000)


検査材料(尿・たん等々)に応じて、寒天培地(菌が発育する栄養を含む)に塗り広げていきます。1日~2日適温で培養すると培地の表面にコロニーと呼ばれる菌の塊が発育します。



培養したコロニーを用いて、感染症を引き起こす原因菌の菌種(菌の名前)を分析器を用いて決定します。
同じ菌名であっても、同じ薬が効かないこともあります。また治療中に今まで効いていた薬が効かなくなることもあります。
培養したコロニーを用いて、感染症を引き起こす病原菌に対してどの薬剤が効くのかを調べます。

抗酸菌は結核菌と非定型抗酸菌に分類されます。抗酸菌は一般細菌に比べ発育が非常に遅いため、菌名がわかるまでに数週間~数か月かかります。特に結核菌は空気感染によって人から人へ感染する為早い検出が重要です。当院では蛍光顕微鏡検査法や、発育の早い液体培地法、遺伝子検査を導入し、より早い結果報告をおこなっています。

遺伝子検査室は、COVID-19 RNA検査用の分析器を用いて検査しています。


検査の迅速化を目的として、キット化された検査を実施しています。
概ね15分で結果がわかり報告しています。
当院で行っている迅速検査は以下の項目です。
安全な輸血が行われるよう、輸血関連の検査と輸血用製剤の管理業務を一括し、24時間体制で対応しています。
当院では、全自動輸血検査装置により検査を行っています。また、コンピュータ上で受血者と血液製剤の適合性を確認するコンピュータクロスマッチでの運用をしており、迅速かつ安全な輸血が行われる体制を整えています。


輸血製剤は、善意の献血から製造されています。無駄なく適正に使用されるよう、専用保冷庫・フリーザーで厳重に保管・管理しています。
輸血された患者さまの記録(輸血日、製剤種類・LotNo等)は、20年間保存されます。



手術までにあらかじめ自分の血液を採血して貯めておき、手術の時に使用します。戻し輸血するまで、専用保冷庫で保管・管理しています。
自己血採血をする際は、専用の自己血採血器(写真右)にて振盪しながら規定量採取します。採取後は、バッグを密閉することで細菌汚染や破損がないよう厳重に管理します。
